警惕!肠道上的肉坨坨,潜藏癌变风险,守护健康,从“肠”计议
我们都知道肠道是人体重要的消化器官之一,它作为消化道的一部分可谓是身兼数职,为什么这么说呢?它是我们人体的加油站,我们一生中摄入的65—70吨的食物都需要通过肠道处理,99%的营养物质都需要由肠道吸收,然后输送全身;
它也是我们人体的免疫器官,人体70%的免疫细胞分布在肠道,95%以上的感染性疾病与消化道都息息相关;它还是人体排污厂,人一生排出约4000公斤的大便,其中1/3是肠道细菌。因此保护肠道真的非常重要。
希波克拉底曾经说过“万病始于肠道”,最危险的“健康刺客”就是结直肠癌,结直肠癌位于我国发病率的第二名。
2020中国癌症统计报告显示,我国结直肠癌发病率和死亡率在全部恶性肿瘤中分别位居第2和第5位,其中新发病例55.5万例,死亡病例28.6万例,平均每1分钟就有1人确诊结直肠癌,每2分钟就有1人死于结直肠癌。
那我们该拿这个“健康刺客”怎么办呢?它是怎么形成的呢?我们该怎么预防呢?如果你还想了解,请继续往下看。
“健康刺客雏形”——肠道息肉
看到这里你肯定疑惑了,不是讲“健康刺客”吗?怎么是肠息肉呢?你不知道的是肠息肉其实是“健康刺客”的雏形,抹杀掉雏形,才能预防“健康刺客”,所以接下来,我们需要了解什么是肠息肉。
肠息肉就是长在肠道上的小肉坨坨,是肠黏膜表面异常生长的组织。在未经病理确定前,我们都称之为息肉。它们可以出现在肠道的任何部位,但结肠和直肠息肉最为常见。人吃五谷杂粮,长息肉可能是在所难免的,我们要知道的是并不是所有的息肉都会癌变。息肉按照病理学类型可以分为肿瘤性和非肿瘤性病变两种。
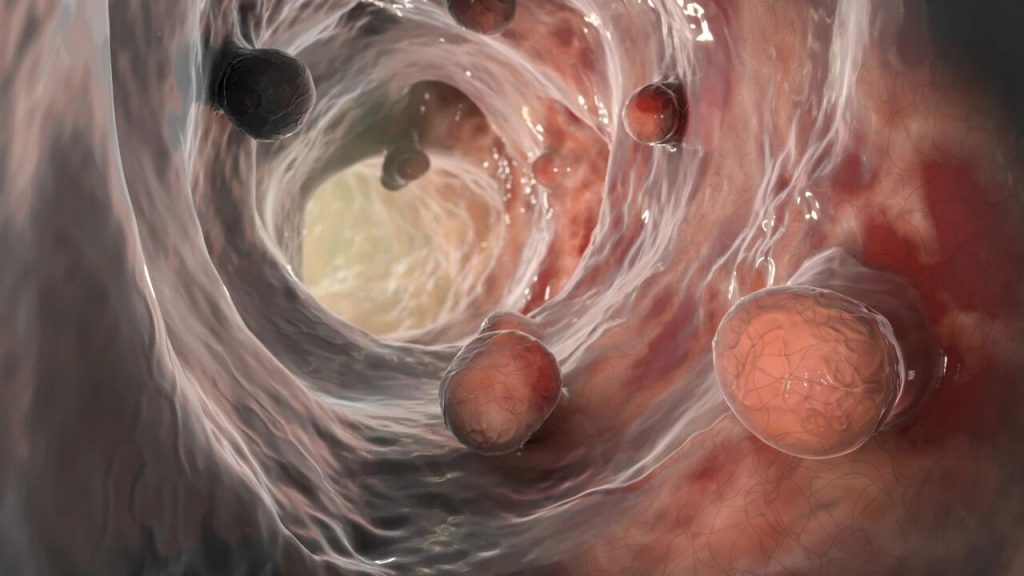
肿瘤性息肉有管状腺瘤、绒毛状腺瘤、管状绒毛状腺瘤,管状腺瘤虽然其癌变率相对较低,大约在10%~15%,但也是需要警惕的;绒毛状腺瘤,这种息肉的癌变率相对较高,可达50%;管状绒毛状腺瘤,其癌变率介于两者之间。
非肿瘤性息肉,包括炎症性息肉、增生性息肉、错构瘤性息肉,这些息肉恶病的风险率极低。
息肉培养皿—为何息肉偏偏找上你
1.饮食因素:
长期高脂肪、低纤维的饮食,会让肠道蠕动变慢,粪便在肠道停留时间延长,增加有害物质对肠道黏膜的刺激,容易诱发结肠息肉。
2.遗传因素:
像家族性腺瘤性息肉病(FAP)这种遗传综合征,有明显遗传倾向,患者年轻时就可能出现大量结肠息肉,癌变风险极高。

3.肠道炎症:
长期的溃疡性结肠炎、克罗恩病等肠道炎症性疾病,会不断刺激肠道黏膜,增加结肠息肉的发生风险。

4.年龄因素:
随着年龄增长,结肠息肉发病率也会逐渐升高。一般50岁以上的人群更容易出现结肠息肉。
5.便秘患者:
长期便秘的患者,由于大便停留在肠道内,导致毒素和细菌被肠黏膜重吸收,刺激肠黏膜引起局部炎症,进而可能引发息肉。反之,肠息肉的患者也可能因息肉增大或增多而加重便秘症状。

功能医学促进肠道修复
预防肠道疾病、肠息肉和肠癌需要从功能医学的整体视角出发,通过调控饮食、生活方式、肠道微生态、代谢和炎症等多方面因素来降低风险。我们可以这样做。
1.优化饮食模式
高纤维饮食:膳食纤维(尤其是不可溶性纤维)可促进排便,减少致癌物与肠壁接触。推荐每日摄入25—35克纤维(如蔬菜、水果、全谷物、豆类);减少红肉和加工肉类,这类食物与肠癌风险正相关,建议用鱼类、禽类或植物蛋白替代。

抗炎饮食:增加Omega-3脂肪酸(深海鱼、亚麻籽)、抗氧化剂(浆果、深色蔬菜)和抗炎香料(姜黄、生姜);避免精制糖和加工食品,高糖饮食可能促进肠道有害菌生长和炎症。

2.维护肠道微生态平衡
补充益生菌和益生元:维护肠道微生态平衡,预防肠道炎症,保护肠道粘膜。
修复肠黏膜屏障:骨汤、谷氨酰胺、锌等营养素有助于修复肠漏(Leaky Gut),减少毒素入血。
3.调控炎症与免疫
通过慢性食物敏感检测判断不耐受食物。
补充维生素D:低维生素D水平与肠癌风险相关,建议通过日照或补充维持血液浓度≥30 ng/mL。

omega-3与omega-6平衡:减少油炸食品、植物油(如大豆油),增加深海鱼摄入。

4.支持解毒与代谢功能
促进肝脏解毒:多吃十字花科蔬菜(西兰花、羽衣甘蓝),里边富含硫代葡萄糖苷。

避免环境毒素:减少塑料接触(如BPA)、农药残留(选择有机食品)和重金属暴露。
优化甲基化代谢:补充叶酸(活性形式:5-MTHF)、B12和甜菜碱,但需根据基因检测(如MTHFR突变)个体化调整。
5.生活方式干预
规律运动:每周150分钟中等强度运动(如快走)可降低肠癌风险20%~30%。
压力管理:慢性压力升高皮质醇,破坏肠道屏障。建议冥想、深呼吸或瑜伽。

充足睡眠:睡眠不足扰乱褪黑素分泌(可能抑制肠息肉生长),建议7~8小时/天。
6.针对性营养素与草本支持
姜黄素:抗炎、抗氧化,可能抑制息肉生长(剂量建议:500-1000 mg/天)。
绿茶提取物(EGCG):抑制癌细胞增殖,每日可饮3-5杯绿茶。

钙和维生素D:研究显示钙可能结合肠道胆汁酸,减少黏膜损伤。
7.功能医学检测与监测
肠道健康评估:粪便检测(如钙卫蛋白、菌群分析)、有机酸代谢检测。
遗传风险筛查:如APC、KRAS基因突变或林奇综合征家族史者需更早筛查。
定期肠镜检查:40岁后每5~10年一次,息肉病史者缩短间隔。

守护健康,需要从“肠”计议,让我们从现在就开始做起来吧,把肠癌的风险抑制在雏形时期。





发表回复